Профилактика йоддефицитных заболеваний
Йоддефицитные заболевания (ЙДЗ) – это термин, объединяющий целый ряд заболеваний, обусловленных дефицитом поступления йода в организм человека.
ПРИЧИНЫ ЙДЗv
Основной причиной возникновения ЙДЗ является недостаточное поступление йода в организм человека и животных, ЙОД – микроэлемент, имеющий важное биологическое значение, так как является составной частью молекулы гормонов щитовидной железы (тироксина, трийодтиронина).
Основными причинами развития ЙДЗ являются:
- недостаточное поступление йода в организм, вследствие его низкого содержания в продуктах питания и воде;
- нарушение всасывания йода в желудочно-кишечном тракте;
- нарушение процессов усвоения йода щитовидной железой, генетические дефекты биосинтеза гормонов щитовидной железы;
- дефицит в окружающей среде и продуктах питания цинка, брома, меди, кобальта, молибдена, селена, и избыток кальция, фтора, хрома, марганца.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ЙДЗ
Самым распространенным и ранним проявлением хронической йодной недостаточности является зоб. При умеренном дефиците йода зоб может быть единственным клиническим проявлением йодного дефицита. Увеличение размеров щитовидной железы является ранним проявлением хронической йодной недостаточности. Дефицит йода приводит к :
- хронической стимуляции щитовидной железы стороны ТТГ (гормон гипофиза) и местных факторов роста в самой щитовидной железе;
- развитию явного или скрытого гипотиреоза (снижение функции щитовидной железы);
- нарушению репродуктивной (детородной) функции и женщин;
-нарушению становления менструальной функции в подростковом возрасте;
- формированию неонатального зоба (зоба новорожденных);
- нарушению развития плода и ухудшению здоровья детей после рождения.
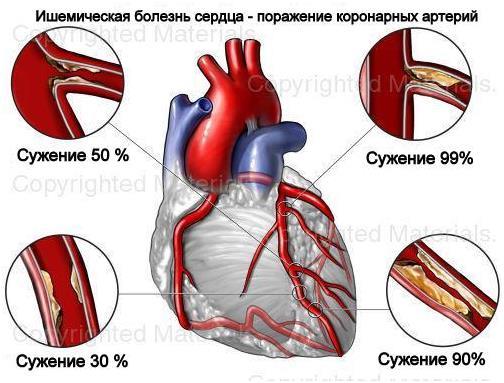
При выраженном йодном дефиците на фоне зобной эндемии происходит нарушение функции щитовидной железы, развивается дефицит тиреоидных гормонов, формируется субклинический (скрытый) и в дальнейшем клинический (явный) гипотиреоз (снижение выработки гормонов щитовидной железой).У взрослых лиц он проявляется такими же клиническими признаками, что и гипотиреоз другого генеза. Ранние проявления гипотиреоза у взрослых могут не иметь ярко специфической клинической симптоматики и протекают под масками различных заболеваний: анемии, ожирения, миопатии, полиартрита, ишемической болезни сердца, аменореи.
У людей, длительно проживающих в условиях недостатка йода, в ткани щитовидной железы нередко образуются очаги (узлы), происходит формирование узлового диффузно-узлового зоба. Известно, что на фоне эндемического зоба увеличивается риск развития карциномы щитовидной железы, особенно в йоддефицитных регионах, подвергшийся загрязнению радионуклидами после аварии на ЧАЭС. Вместе с тем, установлено, что на фоне йодной профилактики диагностируются более дифференцированные формы рака щитовидной железы, имеющие благоприятный прогноз.
ПРОФИЛАКТИКА ЙДЗ
Успехи профилактики йоддефицитных заболеваний и связанных с ними осложнений напрямую зависят от совершенствования йодной профилактики. Общими положениями разных программ по профилактике йодной недостаточности являются:
1) обеспечение физиологических норм суточного потребления йода;
2) снабжение йодом всех слоев населения данного региона;
3)практичность, эффективность и относительная дешевизна программы снабжения.
Для удовлетворения потребности организма в йоде, рекомендуется следующие нормы его ежедневного потребления, предложенные ВОЗ в 2001 году:
90 мкг – для детей младшего возраста (от 0 до 5 лет)
120 мкг – для детей школьного возраста (от 6 до 12 лет)
150 мкг – для детей и взрослых (старше 12 лет)
20 мкг – для беременных и кормящих женщин
Массовая йодная профилактика – профилактика в масштабе популяции, восполнение дефицита йода является наиболее эффективным и экономичным методом профилактики ЙДЗ. Массовая йодная профилактика проводится путем йодирования наиболее распространенных продуктов питания6 поваренная соль, вода, хлеб, растительное масло. Солями йода также обогащаются корма для скота.
Групповая йодная профилактика – профилактика в масштабе определенных групп повышенного риска по развитию йоддефицитных заболеваний, к которым относятся дети, подростки, беременные и кормящие женщины.
При беременности возникают дополнительные потери йода из-за увеличения его почечного клиренса. Как указывалось выше, дефицит йода вызывает нарушение формирования центральной нервной системы, замедление роста и развития плода. Беременность и роды у женщин с дефицитом йода характеризуются высокой частотой осложнений.
Проведение йодной профилактики на протяжении всего периода беременности предотвращает развитие зоба и нормализует функцию щитовидной железы. На фоне йодной профилактики происходят существенное нарастание уровня выделения йода с мочой, восполняется и поддерживается нормальный баланс йода. По рекомендациям ВОЗ пищевая суточная потребность в йоде составляет 200 микрограмм для беременных и кормящих женщин.
У детей и подростков – в силу интенсивности обменных процессов потребность в йоде увеличивается. Дефицит йода у детей вызывает нарушение функций щитовидной железы, задержку умственного, физического и полового развития, снижение устойчивости к факторам внешней среды. В подростковом периоде, несмотря на повышенную потребность подростков в тиреоидных гормонах и усиленное поглощение йода щитовидной железой, экскреция йода с мочой повышается, что приводит к относительному дефициту данного микроэлемента, даже в условиях его нормального поступления в организм. У девочек выделение йода с мочой на 10% больше по сравнению с мальчиками за счет специфического действия эстрогенов (женских половых гормонов) на функционирование щитовидной железы и наличия более частых врожденных дефектов образования гормонов щитовидной железы у лиц женского пола. Поэтому очень важно своевременное проведение профилактических мероприятий среди девочек-подростков. Таким образом, дети, подростки, беременные и кормящие женщины нуждаются в групповой йодной профилактике препаратами, содержащих йод.